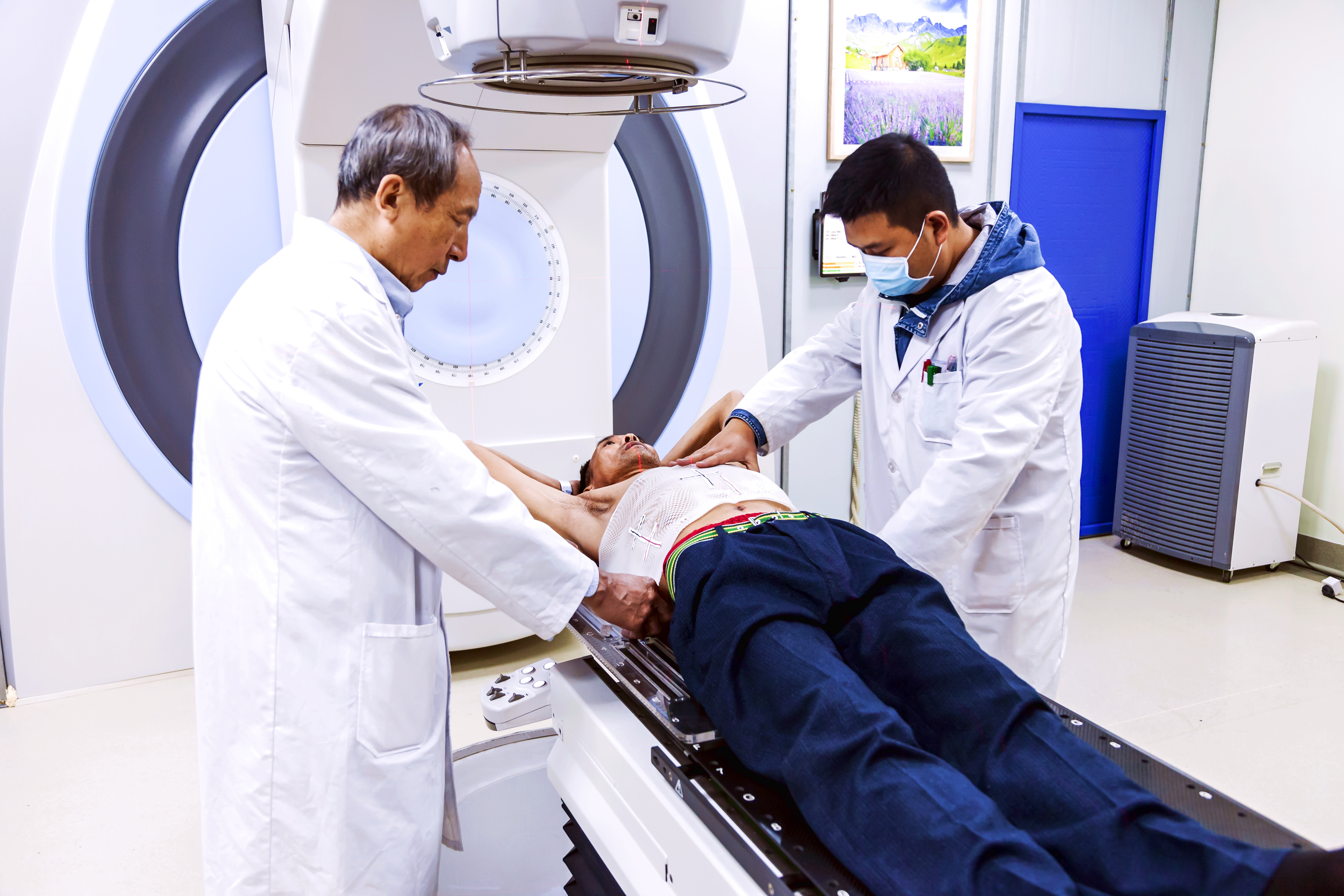
放疗,即放射治疗,是利用放射性同位素产生的α、β、γ射线或X射线等,对肿瘤进行局部照射,从而杀死肿瘤细胞的治疗方法。与手术和化疗并列,放疗是目前临床上三大传统抗肿瘤方式之一。数据显示,约70%的癌症患者在治疗过程中需接受放疗。其适应症广泛,常用于鼻咽癌、肺癌、乳腺癌、直肠癌、喉癌、肝癌等多种恶性肿瘤。
尽管放疗在现代肿瘤治疗中占据重要地位,但由于治疗原理复杂、涉及专业性强,许多患者和家属存在诸多误解和顾虑。
本文将从患者常见误区出发,结合实际治疗情况和副作用应对方法,帮助大众科学理解放疗,安心治疗。
误区一 肿瘤没缩小=放疗无效? 真相:疗效不只是“肿瘤消失”,更重要是“控制和缓解”。 放疗的效果不仅体现于肿瘤是否缩小或消退,更重要的是控制肿瘤生长、缓解压迫、止痛、改善生活质量。部分对放疗敏感的肿瘤可能迅速缩小甚至完全消失,但也有肿瘤类型对放疗反应缓慢,疗效需一定时间显现。因此,不能仅凭“是否消失”判断疗效。 误区二 放疗副作用严重难控? 真相:现代精准放疗技术使副作用可控,大多数可缓解。 虽然放疗可能影响照射区域内正常组织,导致一定副作用,但多数为可控、可逆反应。副作用因放射剂量、照射部位、个体差异而异,现代精准放疗已大幅降低其发生率。 常见副作用及其处理方式如下: 1. 恶心、呕吐与厌食 多数由放疗影响胃肠道功能所致。 处理建议:使用5-HT3受体拮抗剂、地塞米松等止吐药;补充维生素B6、助消化药;适当静脉营养和补液。高致吐方案需三药联合预防。 2. 发热 可因肿瘤组织坏死或免疫抑制引发感染。 处理建议:体温<38℃时可物理降温,多饮水休息;体温>38.5℃应结合血常规等检查结果选用抗生素治疗,必要时请感染科会诊。 3. 外周血象下降 放疗影响骨髓造血,导致白细胞、血小板、红细胞减少。 处理建议:当白细胞小于 3*10^9/L,血小板小于 70×10^9/L 时应暂停放疗,升血对症治疗,血象恢复后再开始治疗。如果白细胞在小于 3×10^9/L,但大于 2×10^9/L,血小板小于 70×10^9/L,但大于 50×10^9/L时,仍可继续放疗,但应严密监测血细胞的变化。 4. 放射性皮肤损伤 常见于颈部、腋下、腹股沟等皮肤薄弱处。 处理建议:保持干燥透气,避免搔抓。早期可用滑石粉、冰片淀粉,重度者用氯地霜、硼酸湿敷。合并感染可用抗生素软膏或静脉抗炎药。 5. 口咽干燥与疼痛 头颈部放疗常累及唾液腺,导致唾液减少。 处理建议:雾化治疗、口服软食、增加饮水;严重疼痛可给予营养支持及漱口液缓解。 6. 脱发 头颈部照射区域常见,可逆性脱发。 处理建议:一般于放疗后2-3周出现,治疗结束6-8周后恢复,可佩戴假发缓解心理压力。 7. 乏力 多为全身反应或心理应激所致。 处理建议:注意休息、补充营养,必要时寻求心理科支持。 8. 放射性肺炎 胸部放疗2-3周后可能出现刺激性干咳、发热或呼吸困难。 处理建议:轻症观察、多饮水;中重度用糖皮质激素、祛痰药、抗生素等,严重者需呼吸支持。 9. 放射性食管炎 见于肺癌、食管癌患者。症状包括咽下困难、胸痛。 处理建议:进食软食,多饮水;药物包括食管黏膜保护剂、解痉药、抑酸药;疑穿孔者禁食、抗感染。 误区三 做完放疗,身上还有辐射? 绝大多数放疗采用外照射方式,射线照射结束后不残留在体内。患者可以正常接触家人、朋友、儿童和孕妇。仅部分内照射(如放射性粒子植入)可能短时间有放射性,遵医嘱防护即可。 误区四 放疗会导致不孕? 真相:是否影响生育取决于照射部位与剂量,医生可提前评估并保护。 只有在照射范围涉及生殖腺或下腹部时,才可能影响生育能力。对于有生育需求的患者,医生可在放疗前进行冷冻保存、卵巢移位等生育保护措施。个体化方案可有效避免生育损伤。 误区五 放疗会杀死大量正常细胞? 真相:现代精准放疗技术大幅减少了对正常组织的损伤,正常细胞受影响程度远低于人们的担心。 过去的放疗确实可能波及较多正常组织,这是人们担忧的来源之一。如今,借助三维适形放疗(3D-CRT)、调强放疗(IMRT)、图像引导放疗(IGRT)等技术,放射线能精准瞄准肿瘤区,像“雕刻”一样避开关键器官,大幅减少正常细胞损伤,治疗效果与安全性兼顾。